我國醫療資源與居民醫療需求呈“倒三角”配置,制約了醫療資源的有效利用,影響了居民醫療質量。基層醫療機構閑置率高與醫療需求缺口擴大的矛盾日益突出。
居民對健康的需求不斷升級,老齡化階段來臨,導致全國醫療資源短缺。然而,國家在逐年加大醫療資源的投入,居民醫療質量和滿意度的提升卻不盡如人意。其中一個很重要的原因就是衛生機構布局與居民就醫方向不匹配。
一、人口老齡化/慢病管理人群基數不斷增加,醫療需求缺口不斷放大
1、人口老齡化形勢嚴峻
中國居民的一般醫療需求,特別是一些慢性病和老年病,還在不斷上升。
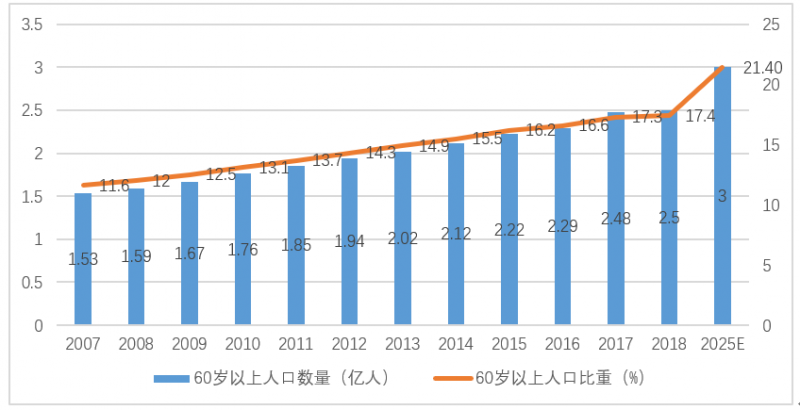
國家統計局數據顯示,2018年,全國60歲及以上人口2.5億,占總人口的17.39%,其中65歲及以上人口1.67億,占總人口的11.9%。60歲以上人口和65歲以上人口比上年增加0.6個百分點,老齡化程度繼續加重。
預計到2025年,60歲以上人口將達到3億,成為超高齡國家。
圖1:人口老齡化形勢嚴峻。
2、慢性病患者基數龐大,病程長,醫療需求不斷增加
常見的慢性病包括心腦血管疾病、癌癥、糖尿病和慢性呼吸道疾病。
目前,我國慢性病患者超過3億,疾病負擔已占總疾病負擔的70%。醫療費用的增長速度已經大大超出了我國居民的承受能力。
同時,以糖尿病為代表的慢性病呈現出年輕化發展趨勢,嚴重影響居民的生活質量和身體健康。慢性病管理刻不容緩。
在今年的兩會記者會上,李克強總理表示,今年要將高血壓、糖尿病等慢性病藥品費用的50%納入報銷范圍。
最近發布的《2019年國家醫保藥品目類調整工作方案(征求意見稿)》也是為了優先納入慢性病用藥。
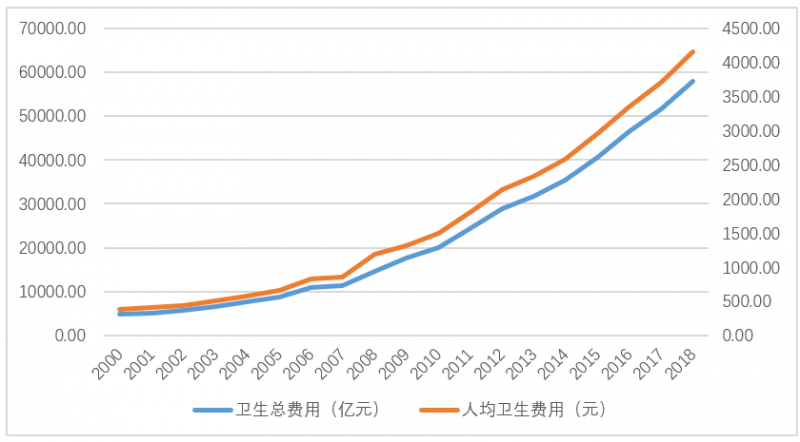
圖2:中國衛生總費用和人均衛生費用逐年增加。
二、基層醫療機構資源閑置率高
1、 醫療衛生機構中,基層醫療機構數量龐大
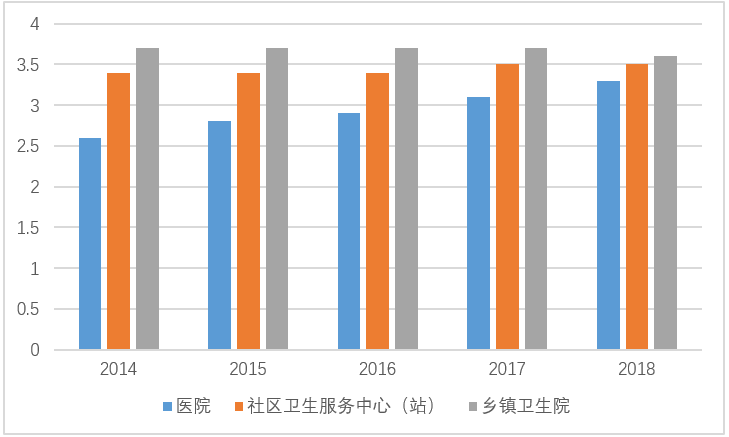
2018年末,全國醫療衛生機構總數達到99.74萬個,比上年增加1.08萬個。其中,醫院3.3萬所,基層醫療衛生機構94.36萬所,專業公共衛生機構1.8萬所。與上年相比,醫院增加1953所,基層醫療衛生機構增加1.06萬所,專業公共衛生機構減少1862所。
圖3:基層醫療機構數量龐大
2、 全國醫療機構床位占比最大的仍然是醫院,其中又屬公立醫院占比最高
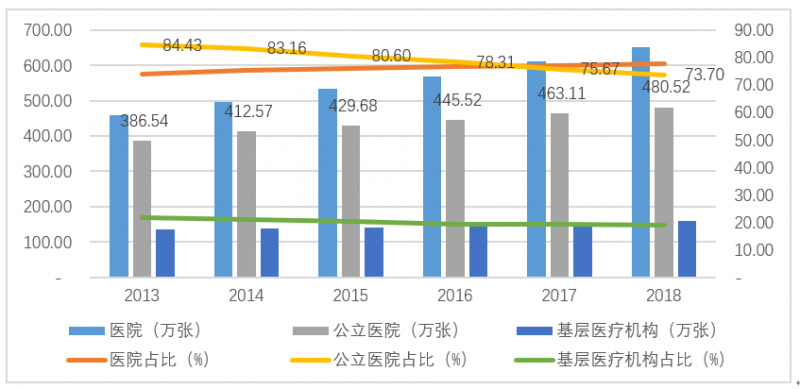
2018年末,全國醫療衛生機構床位840.4萬張,其中醫院床位652.0萬張(占比77.6%),基層醫療衛生機構床位158.4萬張(占比18.8%)。
醫院中,公立醫院占73.7%,私立醫院占26.3%。比上年增加床位46.4萬張,其中醫院床位39.9萬張,基層醫療衛生機構床位5.5萬張。每千人口醫療衛生機構床位數從2017年的5.72張增加到2018年的6.03張。
圖4:醫院仍占醫療機構床位比例最大,其中公立醫院占比最高。
三、分級診療是解決醫療資源與居民健康需求不匹配的有效手段
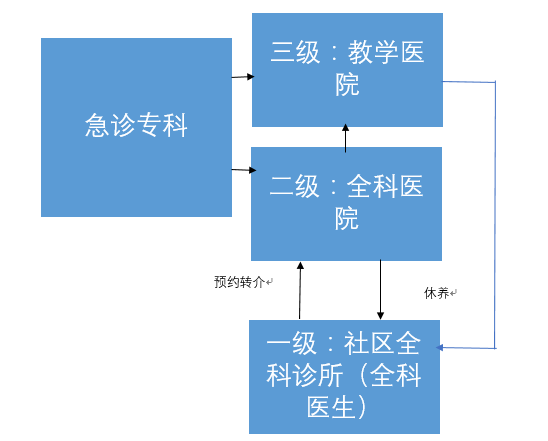
1、分級診療內涵是基層首診、雙向轉診、急慢分治、上下聯動
分級診療是指根據疾病的輕重緩急和治療的難易程度進行分級。各級醫療機構承擔不同疾病的治療,逐步實現從全科到專科的醫療流程。
分級診療制度的內涵是基層首診、雙向轉診、急慢分治、上下聯動。總的原則是以人為本、群眾自愿、城鄉統籌、機制創新。構建兩步分級診療體系的目標,計劃在“十三五”期間基本實現。
上海是中國最早進行家庭醫生制度改革的地區。醫療服務體系通過“531”得到改善
隨著老齡化、城鎮化等社會經濟轉型進程,居民基本健康需求快速增長,呈現多樣化特征,給基本醫療衛生服務體系的建立和完善帶來挑戰,主要體現在現有醫療服務體系布局不完善、優質醫療資源不足、配置不合理,不能有效滿足預防、治療、康復、護理等服務需求激增。
另一方面,在經濟新常態下,基本醫療衛生服務體系面臨著提能增效的重要任務。主要在三級醫院提供常見病、多發病的醫療服務,不僅占用了大量優質醫療資源,而且造成居民就醫不便,造成醫療費用負擔加重,不利于從根本上解決“看病難、看病貴”問題。
2、分級診療終極目標是解決“看病難,看病貴”的問題
四、分級診療政策推行多年,然而成效并未達到預期
2015年9月8日,國務院辦公廳下發70號文,—— 《關于推進分級診療制度建設的指導意見》,明確要求加強基層,逐步完善分級診療服務體系,建立分級診療保障機制。
4月28日,國家衛生健康委員會網站公布《關于印發全國基層醫療衛生機構信息化建設標準與規范(試行)的通知》。
《通知》指出,國家衛健委和國家中醫藥管理局聯合制定的《全國基層醫療衛生機構信息化建設標準與規范(試行)》是針對基層醫療衛生機構信息化建設的現狀,著眼于未來5-10年全國基層醫療衛生機構信息化建設、應用和發展的要求,明確了基層醫療衛生機構信息化建設的基本內容和要求。
國家衛生健康委、國家中醫藥管理局決定開展城市醫聯體建設試點工作。目標是到2019年底,100個試點城市全面啟動城市醫聯體網格化布局和管理,每個試點城市至少建成1個成效明顯的醫聯體。到2020年,100個試點城市形成醫聯體網格布局。在分級診療的政策背景下,醫聯體的建設有利于在共享醫療資源的同時,推動急慢性分治模式的實施。基層醫療機構藥學服務能力有望逐步提升,引導群眾到基層就醫。
1、國家陸續推出分級診療政策,鼓勵推動各級機構落地
表1:目前各地分級診療的實踐模式
建設一個成功的醫聯體,可以有效促進資源的合理配置,優化資源配置,促進衛生人才的健康流動,改變患者的治療模式,提高區域整體醫療水平。
可以說,醫聯體的建設是醫療衛生服務體系的自我整合、自我優化、自我完善,是典型的供給側結構性改革,是實現資源上下銜接的有效途徑,將對解決醫療衛生資源分布不均衡、發展不足等問題起到積極作用。這是一個回應群眾呼聲、以問題為導向的規劃設計,讓群眾就近到醫院就醫,在家門口享受與大醫院同等的診療、檢查、化驗等優質服務,增強就醫感。
2、全國各地對分級診療制度進行探索和實踐,主要有四種模式,其中,醫聯體是主流模式
2018年,醫院就診人次35.8億(43.1%),基層醫療衛生機構就診人次44.1億(53.1%),其他醫療機構就診人次3.2億(3.9%)。與上年相比,醫院就診人次增加1.4億,基層醫療衛生機構就診人次減少2000萬。2018年,公立醫院30.5億人次(占醫院總數的85.2%),民營醫院5.3億人次(占醫院總數的14.8%)。
2018年住院人數2億人(占比78.6%),基層醫療衛生機構4375萬人(占比17.2%),1061萬人
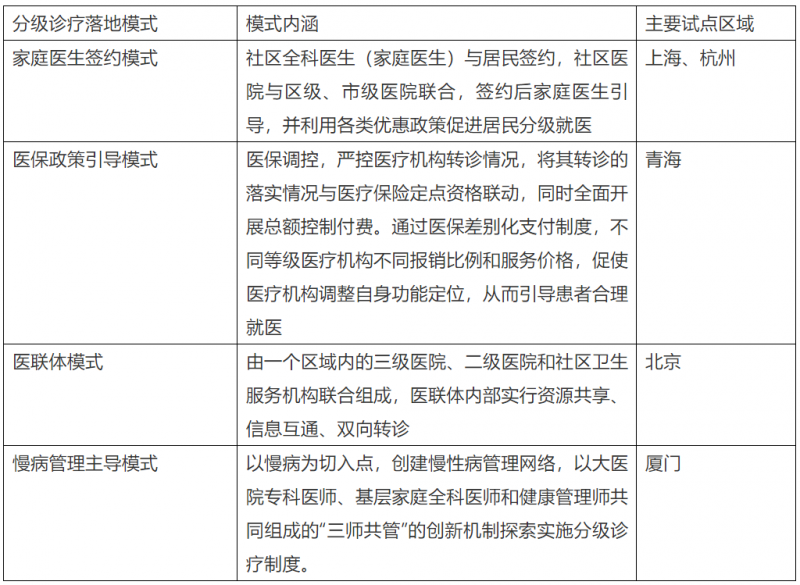
三級醫院床位利用率比基層醫療機構高40%。三級醫院床位滿負荷運轉,二級醫院床位利用率剛剛超過80%,而基層醫院和基層醫療機構床位利用率只有60%,閑置率比較高。假設一級醫院和基層醫療機構床位利用率提高20%,這兩個機構服務的住院人數可以增加幾千萬。
圖7:基層醫療機構床位使用率僅60%
3、然而,分級診療落地實施效果不盡如人意,醫院診療人次/住院人數不降反增
4、基層醫療資源閑置的現狀并未發生大變化,床位使用率僅60%
居民不平衡的就醫習慣源于居民對基層醫療機構的不信任。理想的診療模式是“基層醫療可以解決大部分基本醫療需求,二、三級醫院主要處理疑難重癥和醫學研究”。
但由于多年來基層醫療建設投入低,居民對基層醫療缺乏信任。近幾年給予了更多的投入和引導。但是,醫療習慣的培養和扭轉需要很長的時間。
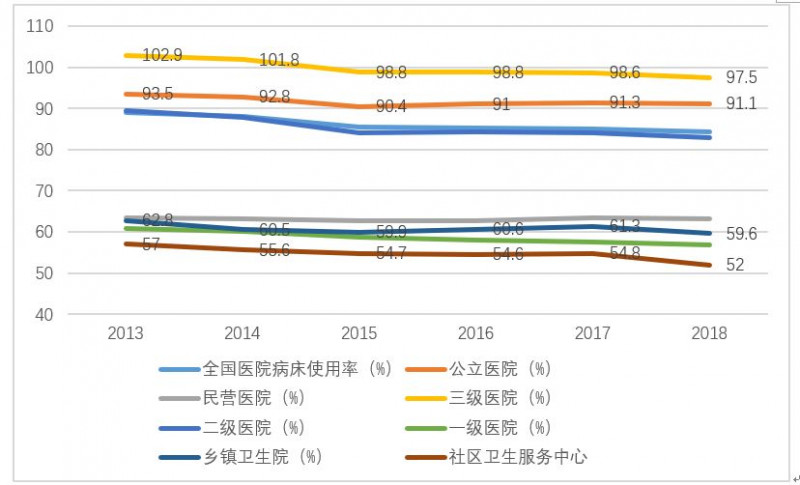
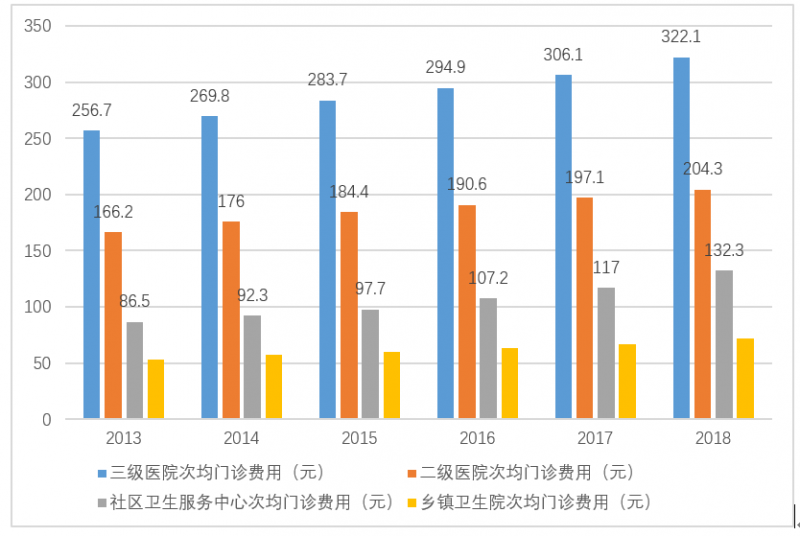
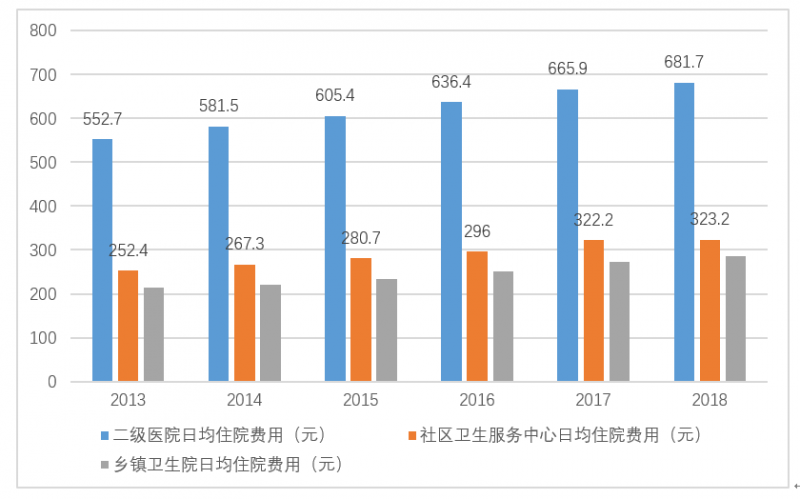
三級醫院的人均門診費用、人均住院費用、日均住院費用基本是二級醫院的兩倍,遠高于其他醫療機構的費用。基于醫保控費需求,合理調整居民就醫習慣,有效降低醫療費用。
圖8:不平衡的醫療習慣讓醫療費用居高不下。
五、分級診療推行主要障礙包括兩個方面:居民不均衡的就醫習慣和基層醫療機構專業性不足1、不均衡的就醫習慣源于不信任感,使得醫療費用支出偏高
目前,分級診療政策逐漸進入關鍵時期,人、財、物是發展的三大要素,其中“人”是限速的重要瓶頸。
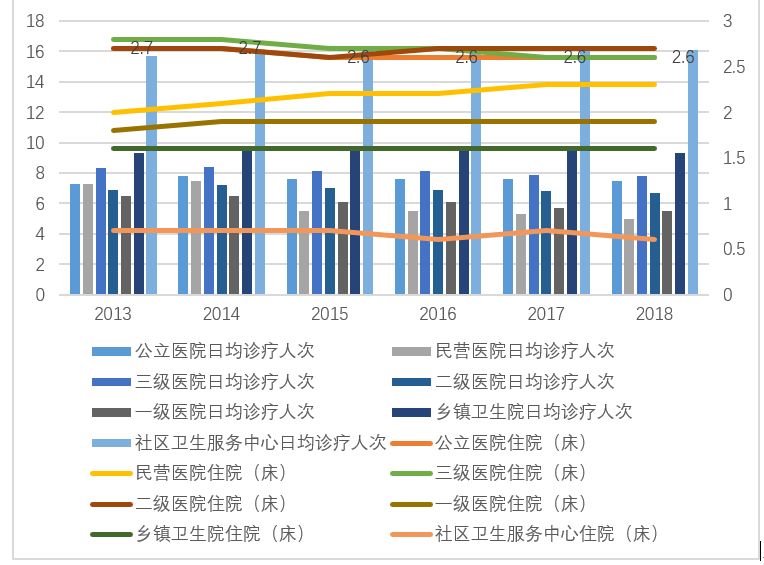
一個非常大的制約是,醫療從業人員長期短缺,任務繁重。雖然執業醫師隊伍一直在增長,2018年達到301萬人,但執業醫師的增長速度仍然慢于醫療的增長。2018年,醫師年均診療量接近3000人次。
執業醫師分布不均也是制約分級診療推廣的障礙之一。高水平醫院數量少,診療量大,科室齊全。他們一直擁有大量高水平的醫療從業人員。2018年,每個三級醫院平均有近400名醫師,遠遠超過二級和一級醫院。
相比之下,基層醫療衛生機構的醫生非常少。2017年,每個城市基層機構有2.5名醫生,而農村只有不到1名執業醫生。
圖9:2018年,60%的衛生人員分布在醫院,比例明顯上升。
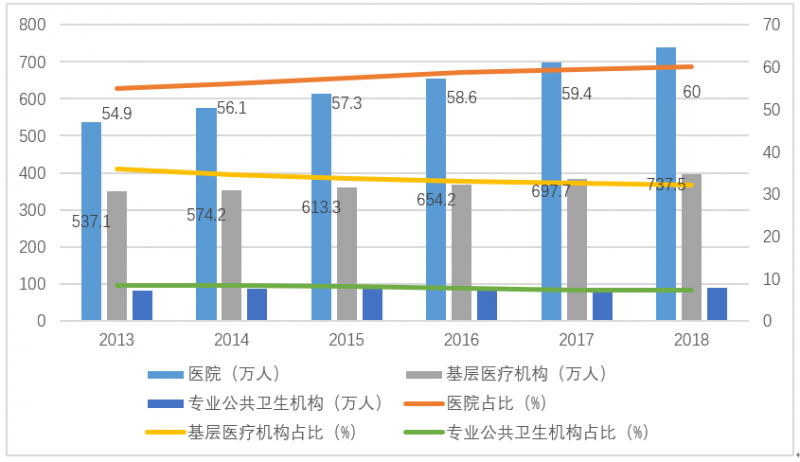
圖10:醫療從業人員緊缺,任務繁重。
“目前社會、政府和行業對分級診療制度還沒有完全理解和把握,還存在各種分歧。即使在醫療行業內部,也有很多人認為基層醫療是低級醫療。這種觀點不科學,亟待糾正。”政協委員、中國醫院協會副會長方來英表示,基層醫療服務不等于低水平醫療服務。
之所以推進分級診療建設,不是為了區分不同級別的優劣,而是為了根據不同的定位,突出和強化各級醫療機構的優勢和特色。
“只有基層醫療機構能夠滿足大部分人民群眾的醫療服務需求,分級診療的‘底線’才能被覆蓋。現在很多老百姓都不愿意去基層醫院就醫。主要是擔心基層醫院看不好病,甚至擔心誤診誤治,從而耽誤治療。”吳浩介紹,為了解決群眾的“心病”,方莊社區正在加緊探索基層醫療機構提升服務能力的途徑。目前已建成智能社區健康服務體系,用人工智能賦能全科醫生。“去年方莊社區的‘智慧家庭醫生’模式也入選了第四十屆
在國際上,與分級診療最相關的概念是“三級醫療服務模式”和“看門人”制度,其基本組成部分包括“看門人”制度和以基層首診為核心的雙向轉診制度。不僅僅是看病的問題,更是制度安排的問題。是醫療機構之間分工協作,合理配置醫療資源,實現使用效率最大化和患者管理服務精細化的醫療服務形式。
2、
作為中國的一部分,臺灣省的做法值得借鑒。
臺灣省約有2萬個診所,提供多樣化的專科醫療服務,承擔基層醫療的功能。付費有三個“傾斜”:向基層醫療衛生機構傾斜,向已轉診的患者傾斜,向未住院或住院時間短的患者傾斜。這將引導患者在基層醫療衛生機構就醫,建立逐級轉診制度,引導醫患雙方共同控制住院天數,實現醫療衛生資源的合理配置。
據臺灣省媒體報道,臺灣省當局“健康福利”書面報告指出,為實施分級醫療,擬調整部分負擔,在大醫院看病不需轉診或小傷看急診,增加60%及100元(NTD,下同)。
目前基層醫療機構專業性受制于執業醫師短缺,分級診療的成效主要受醫療人力資源影響
英國國家醫療服務體系(NHS)是歐洲最大的由公共財政資助的醫療服務體系,也被世衛組織視為世界上最好、最公平的醫療服務體系之一。
該制度主要通過國家預算籌集醫療資金和支付醫療費用。只要擁有合法居留權的人,不論其社會地位和財富,都可以享受免費醫療。曾被全球權威評級機構CommonwealthFund評為全球最佳醫療體系。
英國國家衛生服務體系(NHS)建立了由以全科醫生為主的初級衛生保健網絡、提供綜合和專科醫療服務的區域綜合醫院、提供疑難雜癥診療的專科醫院組成的三級醫療衛生服務網絡,合理配置衛生資源,為公眾提供服務。
英國實行嚴格的社區首診轉診制度。居民要想享受免費的醫療保障制度,就必須遵循這種制度安排。在英國,專科醫院不設門診部,一、二級醫院門診部只接收全科醫生轉診的病人。
1、臺灣模式的經典之處在于,未經轉診到大醫院看診或輕傷看急診,直接增加診費
日本目前還沒有通過法律建立家庭醫生(或全科醫生)制度和強制轉診制度。主要依靠完善區域衛生規劃、強化醫療機構功能和分工、提升基層服務能力、宣傳教育、人性化服務引導等措施,建立分級診療制度。
根據人口、地理、交通等各種因素。日本適度打破行政區劃,建立了層次錯位、功能協調的三級醫療圈,促進醫療資源的合理配置。三級醫學圈是一級(初級)、二級(360左右)、三級(50左右)醫學圈。
基層醫療圈原則上以市、鎮、村為單位,為居民提供便捷的門診服務;二級醫療圈根據交通、人口密度、社會經濟、患者流入流出比例設置,其骨干醫院主要提供住院服務;三個醫療圈原則上是都道府縣的區域性中心醫院(北海道和長野兩個以上的三個醫療圈除外),主要提供高精尖的住院服務(如器官移植、先天性膽道閉鎖、急性中毒等罕見病的診療等)。),而且除了轉診基本沒有門診。同時,應建立相應的法律制度和經濟補償制度,鼓勵、支持和保障社區首診和雙向轉診制度的建立。
010-
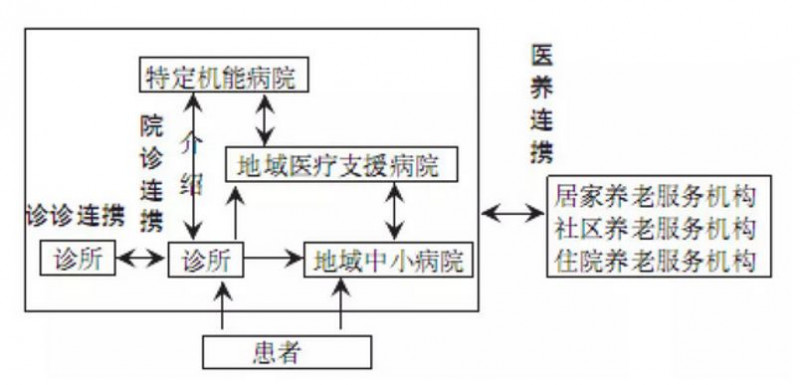
基層社區衛生服務機構關注本社區所有居民,對其進行健康管理,同時對住院患者進行常見病首診和出院后康復治療。二、三級醫院主要接收專科患者和病情復雜、危重的患者,接收下級衛生服務機構轉診的患者。
美國的三類醫院層次分明,分工明確,能夠有效滿足不同患者的醫療需求,為美國分級診療的良好實踐提供了堅實的基礎。
2、英國模式成功的根本在于四點,分別是量大質優的全科醫生提供初級醫療服務;規范嚴格的首診制度;科學嚴格的轉診監管機制;政府購買服務
3、日本模式的亮點在于三點,分別是醫生多點執業;設定雙向轉診率標準并給予較大的政府補助;患者若向上跳級治療,需要增加繳納額外費用
經過4年多的醫聯體建設,北京市已建成58個醫聯體,其中核心醫院55家(含委(部)直屬醫院9家、委(部)直屬醫院9家、市級醫院9家、廠礦辦醫院3家、軍隊醫院1家、社會醫院2家、區域醫療中心16家、其他區醫院15家),合作醫療機構528家。
在528家合作醫療機構中,三級醫院45家,二級醫院66家,一級醫院415家,基層醫療機構3家,社區衛生服務中心和社區衛生服務站2家,基本形成了以醫聯體為主體的分級診療格局。
2017年1-12月,醫聯體雙向轉診患者16.9萬人,同比增長6.3%,其中上轉患者13.6萬人,同比增長2.6%,下轉患者3.3萬人,同比增長10.3%;約有3700名初級醫院醫生前往各大醫院進修,約有23000名專家被派出。
4、美國模式的根源在于商業保險的全面覆蓋
一是醫藥分開,綜合改革,推進分級診療。2017年北京單獨的醫藥綜合改革,重點是分級診療政策的設計。以重構醫療服務體系為目標,通過差異化的醫療服務費分級設置,引導患者就醫,特別是對60歲以上慢性病患者推出2個月長處方、先診療后結算等服務措施,極大地促進了分級診療模式的實現。
改革以來的數據顯示,三級和二級醫院門急診量分別下降12%和3%,基層醫院和基層醫療衛生機構門急診量增長16%,城市部分社區衛生服務機構門診量增長25%左右。
二是明確醫療衛生機構的功能定位。明確分級診療醫療衛生機構范圍包括所有公立醫院(含中醫、中西醫結合、民族醫藥、軍隊、工業等醫療衛生機構),鼓勵民營醫療衛生機構積極參與。
2018年底前,各區將明確各區醫療衛生機構在分級診療中的定位和任務,2020年底前進一步優化提升功能。10個郊區的區域醫療中心應按照三級醫院或市級醫院的水平建設。其中,已定點為三級醫院的,要加強學科建設,完善科室設置;尚未列為三級醫院的,按照三級醫院和地市級醫院標準建設。10個郊區居民在本地區醫療衛生機構就醫率提高到90%左右,基本實現了大病不出區的目標。2020年,郊區區域醫療中心全部達到三級醫院或市級醫院水平。
三是加強基層衛生體系建設。主要包括加強各區基層醫療衛生機構建設水平,完善基層醫務人員激勵機制,推進“四個一批”工作充實基層隊伍。到2020年,各區所有社區衛生服務中心實現家庭醫生團隊服務和咨詢新流程。
我們w
五是推進康復護理服務體系建設。2018年,各區要在每個醫聯體內部確定一個醫療衛生機構。到2020年,各區以多種方式加快補充專科養老院,提供醫療、康復、護理等連續性醫療服務。鼓勵社會診所、門診部等機構參與分級診療。
第六,發揮醫聯體在分級診療中的主導作用。2018年每個區至少建立一個契約醫聯體。在2017年啟動專科醫聯體建設的基礎上,啟動以疑難疾病轉診為重點的專科醫聯體建設,到2020年,實現北京市疾病治療和轉診系統縱橫銜接。
到2020年,醫聯體所有常規檢查項目實現互認。同時,各醫聯體要加強信息的互聯互通,實現診療信息傳輸和審核的網絡化。
第七,加強信息化建設,搭建電子診療平臺。推動全市基層衛生信息化升級改造。2019年,全市社區衛生服務機構基本實現互聯互通。2020年,社區衛生服務機構將建立信息化程度較高的醫生工作站。
在2017年建立市級臨床會診中心和市級醫學會診中心(影像、血液檢驗、病理診斷、心電監護)的基礎上,2018年啟動標準化服務建設,實現與全市醫療衛生機構的有效對接,2020年實現遠程會診服務常態化。
七、以北京醫聯體改革為例,給出我國分級診療成功實施的建議
1、北京醫聯體建設改革回顧
在分級診療目標下,力爭到2020年覆蓋所有社區衛生服務機構、鄉鎮衛生院和70%的村衛生室。在這樣一個特定目標的指引下,基層醫療資源釋放出巨大的需求,隨著患者分流,大醫院的負荷也將得到有效緩解。
2017年上半年,國家對基層醫療的政策傾斜肯定是有目共睹的。無論是醫療資源下沉,還是像貴州這樣的醫療設備集中采購,都已經明確表示基層醫療將成為醫療器械行業的下一個藍海。就在此前,連云港市衛計委提出為所屬5個鄉鎮衛生院采購一批CT、DR、麻醉機等28臺大型設備。其中,東海縣雙店衛生院準備購置一臺CT設備。
可以預見,隨著人口老齡化加重現有醫院負荷,醫院二次采購需求將繼續增加。這種二次采購的需求主要來源于以下幾個方面:升級導致醫院二次采購需求增加;大型綜合醫院規模會進一步擴大,有新的分院或者并購,需要重新購置;隨著醫院業務量的擴大和患者的增多,急需二次采購提高效率;受當前趨勢影響,醫院需要跟上時代發展,跟上前沿技術;從以上條件來看,醫院一定會選擇更好更有特色的產品進行二次采購。以放射科為例,動態DR和移動DR恰恰是現階段最好的選擇。
2、分級診療推動的七點建議
《國民經濟和社會發展“十三五”規劃》明確提出,將慢性病綜合防控提升到國家戰略層面。《規劃》首次提出了慢性病防控目標。到2020年,主要慢性病導致的過早死亡率應降至20%,到2025年降至10%。分級診療體系的有力建設,成為慢性病管理的重要助力。因此,慢性病管理的公司將受益。
八、分級診療將給相關醫藥產業細分領域帶來變化
分級診療無疑將重塑醫藥流通市場格局。然而,在承接gr帶來的草根市場結構性機會的過程中
其次,在國家大力發展基層醫療衛生的背景下,一些省份對基層醫療衛生機構的擴建和基礎設施改造有很多需求。由此,醫療機構以醫院建設的名義要求經銷商投入資源的現象不再獨有。一些區域一級市場命令經銷商用資源換股份的情況非常普遍。
此外,基層醫療機構大多采取收支兩條線管理,拖欠經銷商藥費的現象更加嚴重。
綜上所述,經過層層選拔和準入門檻的洗禮,主流經銷商幫助藥企拓展基層市場,保證基層藥品供應,并不是一條坦途。部分區域政策對經銷商基層業務的正常開展造成了很大壓力。